体外受精の流れ Flow of IVF
体外受精は、経腟超音波ガイド下に針を用いて卵巣から卵子を採取し、体外で精子と受精させ、受精卵を培養し、カテーテルを用いて子宮に戻す、という治療です。
卵管性不妊、子宮内膜症合併、男性不妊症などに対し、通常の治療を行うも妊娠が成立しない場合や、一般不妊治療が無効な場合に実施されます。
治療をはじめるまえに
以下に記した、卵巣刺激から始まる「体外受精の流れ」は、当院で最も良く採用する代表的な治療の流れです。患者様お一人お一人、年齢、卵巣機能も異なり、また同じ患者様でも周期ごとに状態は変わってまいります。患者様のご希望も様々です。
これらのことを考慮しながら、卵巣刺激をせずに完全自然周期で行う場合、連日排卵誘発剤の注射をする場合もございます。
また、現在当院では、採卵したその周期は胚移植を行わずに、出来上がった胚を全て凍結する方法を採用される方が、全体の8割以上を占めております。
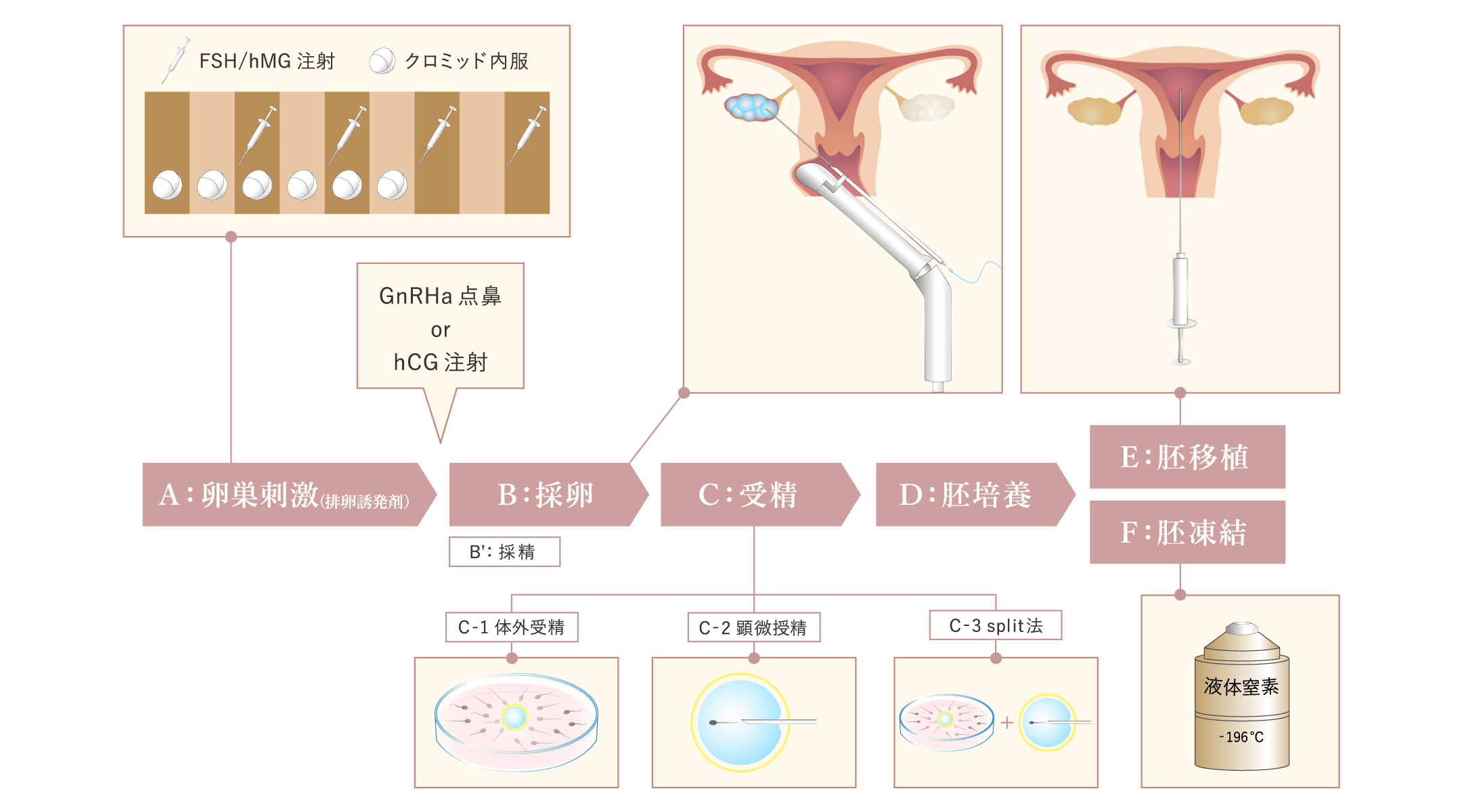
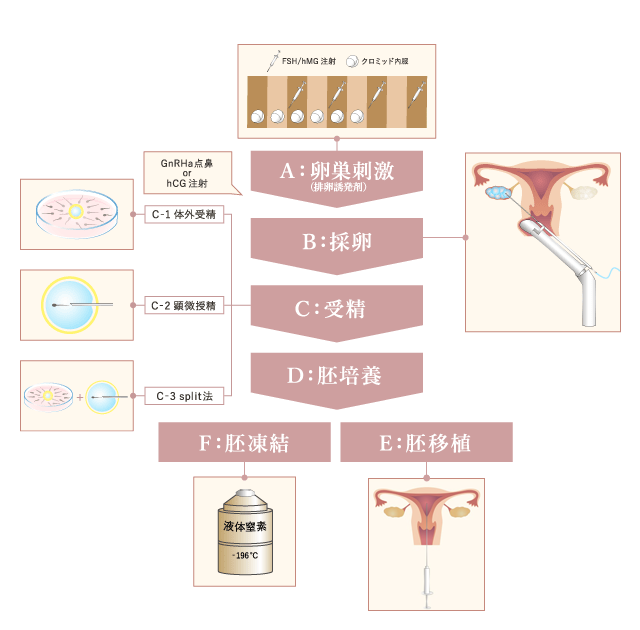
A:卵巣刺激
体外受精における採卵前の卵巣刺激法については、主に下記の表に示すような、様々な方法や特徴がありますが、実際にスタートする際には、AMH(抗ミュラー管ホルモン)や実施周期の月経開始3日目前後のFSH、LH、卵胞ホルモン等のホルモン値、および経腟超音波検査での卵巣の状態(胞状卵胞数等)を考慮しながら、患者様ごとに、担当医からアドバイスをさせていただき、ご夫婦のご希望も伺いながら決定しております。
| 体外受精前の卵巣刺激法 | a)完全自然 (無刺激法) |
b) マイルド法 (低刺激法) |
c)高刺激法 | |
|---|---|---|---|---|
| 排卵誘発剤 | なし | b-1) クロミッドのみ (またはフェマーラ)のみ |
b-2) クロミッド (またはフェマーラ)+注射 |
連日注射 c-1)アンタゴニスト法 c-2)ショート法 c-3)ロング法 c-4)PPOS法 |
| 平均採卵数 | ~1個 | 約2個(1-3個) | 約5個(3-7個) | 約10個(5個~) |
| 体への負担 | 少ない | 少ない | 比較的少ない | 大きくなる可能性あり |
| 薬剤料の経済的負担 | 軽い | 軽い | やや重い | 重い |
| 胚移植キャンセル率 | 高い | 比較的高い | 比較的低い(*) | 低い(*) |
| 凍結胚ができる確率 | 低い | やや低い | 比較的高い | 高い |
| 採卵あたり妊娠率 (新鮮胚移植の場合) |
低い | やや低い | 高い | 高い |
※排卵誘発剤(特に注射)を使用する刺激法では、最近は採卵周期には意図的に移植せず全胚凍結することが増えています。
a)完全自然(無刺激)法
自然周期で成熟してくる卵胞は1個のみのことが多く、現時点ではキャンセル率が高くなってしまいます。しかしながら、排卵誘発剤を使用しないので排卵誘発剤に伴う副作用がないことから、より自然に近い体外受精を希望される方はこの方法を用いて実施しています。
あるいは、卵巣機能が低下し排卵誘発剤を使用しても複数卵子の回収の見込みが低い方(AMHが極端に低い方等)はこの方法を用いる場合が多いです。
ただし、AMHが低いと自然周期しかできない、というわけではなく、周期毎に卵巣の状態は異なっており、AMHが低い方でも、排卵誘発剤使用によって複数の卵子の採取が見込める周期は、排卵誘発剤を使用して治療を行うこともあります。
b)マイルド法(低刺激法)
b-1)クロミッド(またはフェマーラ)の内服薬のみで卵巣刺激
完全自然周期よりも採卵数は多くなり、その分完全自然周期よりはキャンセル率は低めで、その周期の妊娠率はやや上昇します。しかしながら、平均2個程度の採卵数のため、体外受精における採卵あたりの妊娠率が非常に高くなる、とは言えません。
b-2)クロミッド(またはフェマーラ)の内服+排卵誘発剤の注射
クロミッド(またはフェマーラ)の内服に加えて、排卵誘発剤の注射を1日おき程度に数回注射し、卵胞数を増加させることで、採卵や、胚移植および胚凍結のキャンセル率を低下させ、体外受精の採卵あたりの妊娠成績を上昇させることが可能となります。また、排卵誘発剤に反応するだけの卵巣予備能がありさえすれば、当院ではこの方法での採卵数が平均5個程度となっており、この程度のマイルドな刺激であれば、多数の卵胞発育により卵巣が腫れすぎる卵巣過剰刺激症候群(OHSS)という副作用はほとんど回避できます。副作用も比較的少なく(重症の副作用はほとんどなく)、キャンセル率も比較的低く、かつ妊娠率も十分に出せる方法です。
c)高刺激法
排卵誘発剤の注射を連日打って卵巣を刺激し採卵し、体外受精に持ち込む方法です。この方法では、当院では平均10個程度の卵子を採取できています。しかしながら、排卵誘発剤の注射薬を、平均すると8日間連日(多くは7-10日)打つ必要があります。数多くの卵子が採取できるため、胚移植や胚凍結のキャンセルは低く、妊娠率も高い一方で、卵巣過剰刺激症候群のリスクと薬剤の経済的な負担は大きくなります。
c)の方法では、連日の注射に伴い卵胞ホルモンが刺激の早い時期から上昇し始めるため、体外受精の採卵までに排卵が起きないようにしておく必要があります。従来からGnRHアゴニストという点鼻スプレー(ブセレキュア、スプレキュアなど)がよく使用されており、近年では、GnRHアンタゴニストという注射薬もよく用いられております。排卵抑制目的で連日使用されるGnRHアゴニストの点鼻スプレーは、採卵周期の前周期高温期の中間あたりから開始するロング法と、採卵周期の月経が始まってから点鼻スプレーを開始するショート法があります。GnRHアンタゴニストという排卵を抑制する注射薬は、排卵誘発剤の注射を開始後、卵胞がある程度のサイズになったあたりから排卵誘発剤の注射薬に併用する形で注射していきます。
c)の方法それぞれにより、妊娠成績には大きな差はありませんが、卵巣過剰刺激症候群の副作用はロング法、ショート法に比較して、アンタゴニスト法のほうが軽い傾向があります。
体外受精の採卵前の卵巣刺激(排卵誘発剤の使用)のメリット、デメリットをより分かりやすくまとめると、
| 完全自然(無刺激法) | マイルド法(低刺激法) | 高刺激法 | |
|---|---|---|---|
| メリット | 排卵誘発剤の副作用なし。 排卵誘発剤の費用がかからない。 自然に成熟した卵子が回収できる。 |
排卵誘発剤の副作用が少ない。 妊娠率も比較的高い。(特に、内服薬に加えて注射も併用した場合) |
多数採卵でき、妊娠率も高い。 凍結胚ができることが多く1回の採卵で複数回の移植のチャンスがある。 |
| デメリット | 採卵数が少ない。 採卵や胚移植のキャンセル率が高い。 採卵あたりの妊娠率が低い。 |
高刺激よりはキャンセルが多い。 | 卵巣が腫れすぎる副作用が起こり得る。 排卵誘発剤の費用が最もかかる。 |
B:採卵
卵子は卵巣の中に発育してくる卵胞の中に入っています。採卵では経腟超音波でこの卵胞を写し出し、採卵針を用いて卵胞を穿刺し、卵胞内に入っている卵胞液を吸引すると同時に卵子が採取できます。
当院の採卵針について

一般的には、18G(外径約1.2㎜)前後の採卵針が使用されますが、当院では現在、より径の細い21G(外径約0.8㎜)の採卵針を使用しています。通常より採卵針を2/3の細さにすることにより、採卵時の痛みが少なく、また出血量も減少することで、より安全な採卵が可能となります。
採卵時の麻酔について
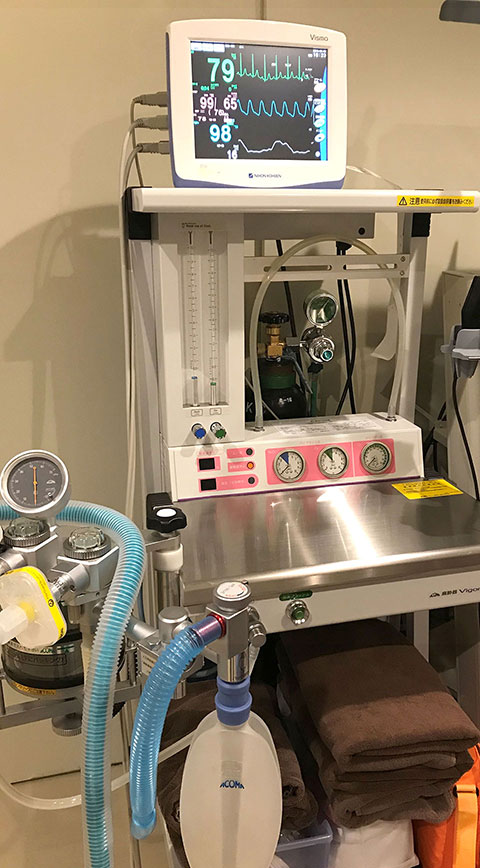
採卵は無麻酔でも可能ですが、原則的に麻酔をした上で実施します。主な麻酔方法は、以下の2つの方法です。
①採卵前に鎮痛剤の坐薬を入れた上で、針を刺す部位に局所麻酔薬を注射して麻酔する。
②点滴をした上で、軽い静脈麻酔を行う。
麻酔に伴う副作用はほとんどありませんが、静脈麻酔の場合は麻酔中の呼吸抑制や覚醒後の嘔気、嘔吐等が出る場合があります。卵巣の位置が問題なく、発育してきた卵胞数が特別に多くなければ、①でも十分です。またいずれの麻酔方法も、多くの場合、採卵時の痛みはあってもわずかです。卵胞が1個のみの場合、麻酔薬にアレルギーがある場合、ご本人が麻酔を希望されない場合、などでは、鎮痛剤の坐薬のみで採卵することもあります。
最近では、静脈麻酔の際の副作用(麻酔中の呼吸抑制や覚醒後の嘔気、嘔吐等)を避けるため、不安を取り除く内服薬を採卵前にあらかじめ内服していただき、その上で局所麻酔をして採卵を行う方法も、ご希望の患者さんには採用しております。不安を取り除く内服薬は、静脈麻酔の際に静脈内に使用するものと同じですが、内服薬ですと緩やかに吸収されるため、呼吸抑制が起きることはありません。
当院では、朝採卵を行い、しばらく(多くの場合は1~2時間程度)安静にしていただいた後、帰宅していただいております。静脈麻酔で採卵された方はもう少し安静が長くなることもありますが、大抵はお昼までに帰宅できます。
採卵後は、感染予防のため抗生剤を内服していただきます。
B':採精

ご主人の精子は採卵当日に必要となりますが、精液を当院内の採精室で採取していただくか、採卵当日の朝、ご自宅で採取した精液を当院にご持参いただきます。
院内採取希望の場合は、奥様の採卵で卵子が回収されたことが確認された後、順次採精室にご案内いたします。
採卵日までのご主人の禁欲日数は、2日~7日程度が一般的ですが、最近では短い方がよいという説もあります。
一方、極端に長期間の禁欲は、かえって精子の運動率が低下してしまう恐れがあるため、長すぎる禁欲は控えてください。
ご主人の出張などで当日の精液採取が困難な場合や、精子が極めて不良な場合には、採卵日よりも前に、精子を凍結保存していただきます。凍結精子を使用して体外受精を行う場合には、融解後の精子の運動率や受精能が低下する可能性があるため、顕微授精を用いる場合があります。
C:受精
採取された精液を、ART用異物除去フィルターを通した後、2層の不連続密度勾配法による遠心分離洗浄後、さらにWashを加えて2回洗浄し、良好運動精子を回収した後に、卵子と受精させます。
受精の方法には体外受精と顕微授精があり、それらを組み合わせて同時に行うsplit法を採用することもあります。
精液所見に問題が無い場合は、通常体外受精が採用されます。
精液所見が極めて不良で体外受精による受精が見込めない場合や、過去の体外受精で受精が起きなかった場合は、顕微授精が採用されます。
精液所見が不良ではあるが、体外受精でも受精の可能性があり、しかしながら受精卵がゼロ、という事態を避けたい場合は、採卵した卵子を2群に分けて、一方には体外受精を、他方には顕微授精を行うsplit法が採用されます。
C-1 体外受精
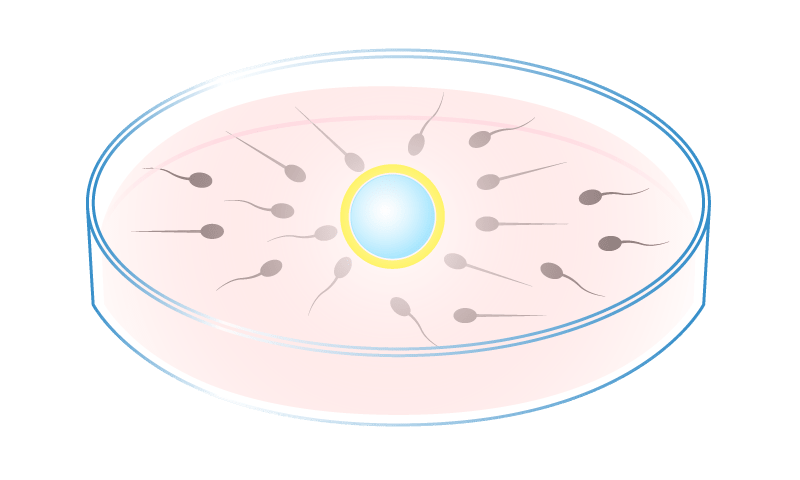
体外受精では、精液を洗浄濃縮後、良好運動精子を回収して、卵子の入っているディッシュに通常10万個/mlの良好な運動精子をふりかけて(媒精)自然の受精を期待します。
C-2 顕微授精
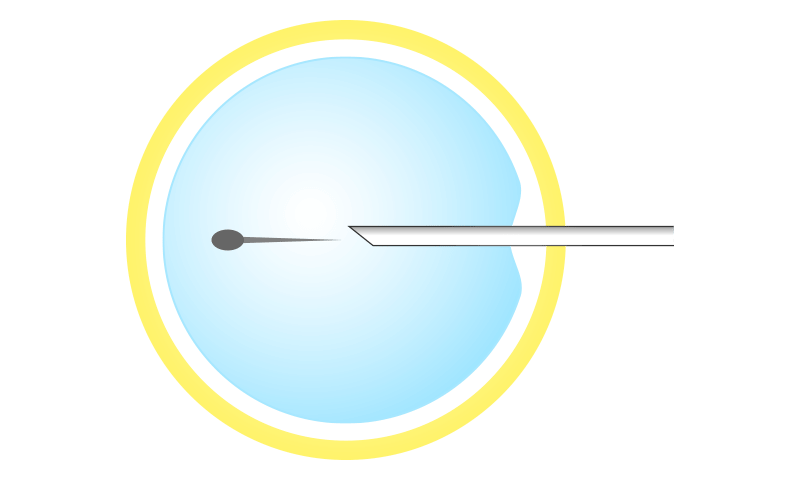
顕微授精では、処理後の精子を細いガラス針の中に1個吸い取り、それを卵子に穿刺して卵子細胞質の中に精子を注入します(卵細胞質内精子注入法:ICSI)。
当院の顕微授精の特徴は、精子の運動性を抑えるために一般的に顕微授精時に使用されるPVP(ポリビニルピロリドン)という高分子化合物を使用しないで行います。
PVP使用の顕微授精では卵子の細胞質内にPVPがわずかに注入される可能性があります。PVPが細胞質内に入ることによる卵子への影響は不明ですが、もし使用しないで顕微授精が行えて、かつ高い受精率が出せるのであれば、それに越したことはない、という考え方です。
C-3 split法
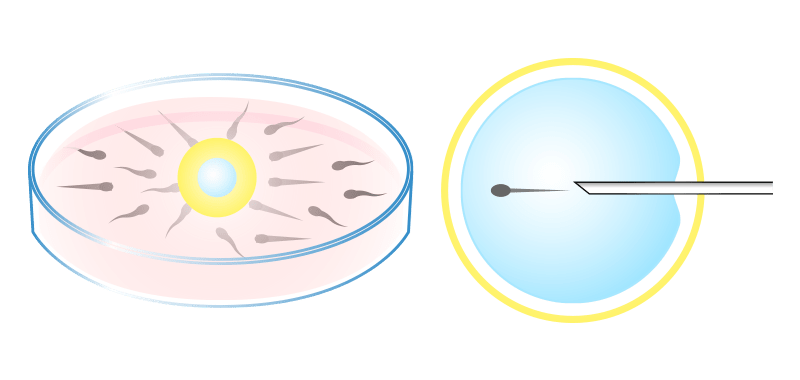
split法は、卵子が複数採卵できた場合に、体外受精をする卵子と顕微授精をする卵子の2群に分けて、受精をさせる方法です。
この方法だと、顕微授精を行っておくことにより受精卵ゼロという事態を回避できる可能性が高くなり、また体外受精を行なった卵子も受精していれば、胚移植を行う際に、より自然に近い受精である体外受精により受精した胚を優先して移植できる、というメリットがあります。
日本では、採卵し受精をさせた周期の1割弱に、このsplit法が使われています(日本産科婦人科学会の統計)。
体外受精と顕微授精を比較した場合のメリット・デメリット
| 体外受精 | 顕微授精 | |
|---|---|---|
| メリット |
受精がより自然に近い 40年の歴史がある |
受精率がより高い 精液所見不良でも受精可能 |
| デメリット |
顕微授精に比し受精率が低い 受精しないことがある |
人工的な授精法である 歴史が体外受精より浅い |
IMSI : IMSIという、高倍率による精子の選別も実施しています。
紡錘体可視化装置 : これを用いることで、顕微授精時に卵子の染色体の損傷を回避するとともに、顕微授精実施のタイミングをより最適な条件で行えるようにしています。
ART取り違え防止システムについて
体外受精をはじめとする生殖補助医療(ART:Assisted Reproductive Technology)では、取り違えは絶対に起きてはならないことです。当院では、培養室内でのあらゆる作業に徹底したダブルチェックを行うとともに、二次元コードを使用したART取り違え防止システムを導入し、取り違えの完全防止に努めております。
D:胚培養
受精後、胚は最大7日間培養します。 体外受精において、卵子・胚は採卵から胚移植、胚凍結まで、徹底的に管理された最適な環境で培養しなければなりません。そのため胚培養液、培養に使用するオイルはより最適なものを選択し、培養ガス環境も常時監視するとともに、万が一異常が発生した場合には直ちに修復できる体制を整えております。
また、タイムラプスモニタリングシステムを装着したインキュベーターも導入し、胚を15分間隔で撮影することで、胚の分割の状態を継続的に詳細に観察できるようにしています。
E:胚移植
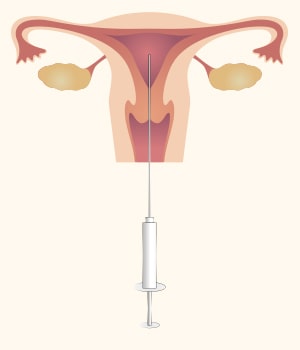
胚移植用の柔らかいカテーテルを用いて、腟から子宮内に胚を戻します。
新鮮胚移植周期では、体外受精が開発された当初より、採卵から2日目、または3日目の初期胚(分割期胚)で移植されてきましたが、近年ではさらに体外で培養し5日目に胚盤胞で移植することも多くなってきております。
胚移植の際には、痛みはほとんどないため、原則的には麻酔は必要ありません。
また経腹超音波ガイド下で胚移植を行う場合は、胚移植カテーテルが経腹超音波で見えやすくするため、胚移植のおよそ2~3時間前から、排尿をしないで尿をためていただきます。経腟超音波ガイド下に胚移植を行う場合(医師が指示いたします)には、膀胱充満は必要ありません。
胚移植後、院内の安静室でしばらくお休みいただき、そのまま帰宅していただきます。
胚移植後は通常どおり生活していただいて問題ありません。しかし、激しい運動はお勧めしません。
移植胚数は原則的には1個のみです。複数移植することでその周期の妊娠率は上昇しますが、胚を1個ずつ移植しても、2個一度に移植しても、最終的に妊娠する確率は変わらない一方で、一度に2個移植した場合の多胎妊娠のリスクは上昇します。このため、日本産科婦人科学会でも、移植胚は原則1個にするよう勧めています。
G:黄体補充
採卵後に黄体ホルモン補充し、体外受精・顕微授精により作られた胚が着床しやすくします。
当院では原則的に、もともと排卵後に自然に卵巣から分泌される黄体ホルモンを製剤化した天然型黄体ホルモン腟座薬を使用しています。
H:妊娠判定
胚移植から10日~12日目(胚移植の時期による)あたりで妊娠の有無を正確に判定するために、当院ではhCGを血液検査で調べて判定します。
F:胚凍結
排卵誘発剤を使用した刺激周期の採卵では、多くの場合複数の受精卵が得られますが、胚移植は原則的に1個のみです。このため、移植した以外の胚が余ることがよくあります。その際には、余剰胚を凍結保存しておくと、再度採卵する必要がなく、凍結保存してある胚を融解して移植する(凍結胚移植)ことにより、再度妊娠のチャンスを作ることができ、かつ、肉体的、経済的負担を減らすことが可能となります。
また、排卵誘発剤を使用した刺激周期で採卵し、体外受精・顕微授精を実施した場合、その周期にすぐ新鮮胚移植を行うよりは、凍結胚を翌周期以降に融解し移植する凍結胚移植のほうが、一般的に妊娠率は上昇します。
その理由として、排卵誘発剤を使用した刺激周期では、卵胞ホルモンや黄体ホルモンが自然妊娠の時よりも大きく上昇する場合が多く、このため子宮内の環境が自然妊娠の時と異なり、着床に不利な状態になることが考えられます。また、クロミッドを使用した周期では、子宮内膜が厚くなりにくい場合もあり、これも新鮮胚移植周期での妊娠率をやや低下させる原因と思われます。
体外受精や顕微授精を行う前に、排卵誘発剤を使用した場合、卵胞が多数育ちすぎてしまうことがあります。(卵巣過剰刺激症候群)特に、この副作用が出ている状態で新鮮胚移植を行って妊娠すると、さらに一層卵巣が腫れて重篤な副作用が出てしまうことがあります。この副作用を避けるため、卵胞が多数発育し、卵巣が腫れすぎた場合は、採卵したその周期は意図的に胚移植を行わず、出来あがった胚を全て凍結保存し(全胚凍結)、卵巣の腫れが治まった翌周期以降に、凍結胚を移植することで、副作用を回避し、かつ、妊娠率を上昇させることが可能となります。
胚凍結法(ガラス化保存法)
体外受精や顕微授精によって作られた胚の凍結保存には、当初用いられていた緩慢凍結法から、現在はガラス化保存法に置き換わってきています。ガラス化保存法という胚凍結保存法は2000年頃から特に日本で急速に普及し、現在最もよく用いられている胚凍結法です。
このガラス化保存法による胚凍結は、胚が入っている凍結液を直接液体窒素に接触させ、ごく短時間で胚を凍結します。緩慢凍結法では氷晶ができてしまうことが、胚の生存率を低下させてしまう一因となっていましたが、ガラス化保存法では氷晶が形成されないため、胚へのダメージを避けることができます。
また、ガラス化保存法による凍結胚は、融解後の胚生存率が99%以上、妊娠率は30~45%と、緩慢凍結法と比較し飛躍的に成績が向上しております。
ガラス化保存法は、現在では国内だけでなく、海外でもこの方法による胚凍結が主流となりつつあります。
胚凍結保存のメリット・デメリット
| メリット |
余剰胚の凍結保存により再度採卵することが避けられる 一度に1個ずつ移植でき結果的に多胎のリスクが減る 全胚凍結により卵巣過剰刺激症候群のリスクが減る 排卵誘発剤使用により子宮内環境が悪くなっている可能性のある採卵周期での移植を避けられる 刺激周期の新鮮胚移植に比し、妊娠率が高い |
|---|---|
| デメリット |
凍結融解後、胚が戻らないことがある(稀) ガラス化保存法による胚凍結の歴史がまだ浅い(20年程度) 透明帯が固くなる(→アシステッド・ハッチングにより解決できる) |
注
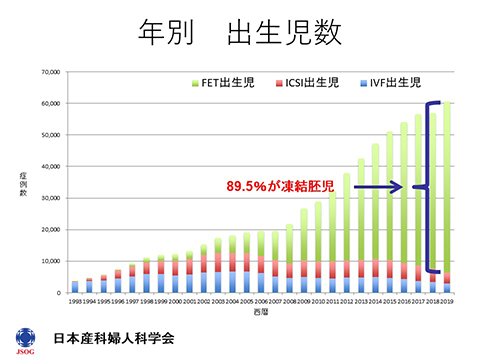
FET:凍結胚移植
ICSI:顕微授精後新鮮胚移植
IVF:体外受精後新鮮胚移植
日本産科婦人科学会の統計よりhttp://plaza.umin.ac.jp/~jsog-art/
2019年の1年間で、日本で生まれた体外受精児のうち、89.5%は凍結胚移植により生まれてきています。
アシステッド・ハッチング(AH)
凍結胚は卵子の外側を覆っている透明帯が胚凍結により固くなることがあり、凍結胚の融解後に透明帯が破れず、孵化が出来ずに着床できなくなる可能性があります。このため、アシステッド・ハッチングという技術により透明帯に穴をあけて孵化を手助けし、妊娠率を向上させることができます。


